Malattia cronica a eziologia sconosciuta, caratterizzata da fibrosi diffusa, alterazioni degenerative e anomalie vascolari della cute (sclerodermia), delle strutture articolari e degli organi interni (particolarmente esofago, tratto gastroenterico, polmone, cuore e rene).
Cute, vasi sanguigni, articolazioni e muscoli, organi interni (cuore, polmoni, reni, apparato gastroenterico).
Incidenza 1:100.000; relativamente rara nei bambini, interessa soggetti di età fra i 20 ed i 60 anni; frequenza circa 4 volte maggiore nelle donne.
L’eziologia è sconosciuta.
- Alterazioni del microcircolo potrebbero essere all’origine della patologia, seguite da lesioni infiammatorie del tessuto connettivo vascolare, perivascolare ed interstiziale, e produzione di un eccesso di fibrille collagene.
- Danno endoteliale determinato, forse, da un fattore citotossico per le cellule dell’endotelio cui consegue uno stadio transitorio di edema del tessuto, una lesione infiammatoria del tessuto connettivo vascolare, perivascolare, interstiziale che determina la produzione di fibre collagene, con fenomeni a carattere indurativo, regressivo fino a sfociare nelle lesioni scleroatrofiche, talvolta con calcificazioni.
- Nel siero dei soggetti sclerodermici è dimostrata la presenza di un fattore citotossico per le cellule endoteliali, una proteasi che determina danno dell’endotelio e innesco di una serie di eventi a catena con aumento della permeabilità vasale, aggregazione piastrinica con elevazione dei livelli plasmatici del fattore VIII di von Willebrand e liberazione di PDGF (Fattori di Derivazione Piastrinica per la Proliferazione) cui consegue proliferazione miointimale, fenomeni di microtrombosi, vasocostrizione reattiva del capillare, ischemia dei tessuti e deposizione di microfibrille di collagene.
Nell’infiltrato infiammatorio che nel frattempo si determina, accorrono le popolazioni flogistiche (macrofagi, mastociti, linfociti attivi che liberano citochine e/o linfochine, sostanze mediatrici dell’infiammazione, responsabili dell’amplificazione dei processi infiammatori, di proliferazione cellulare, di deposizione di collagene, di necrosi tissutale ecc.). - L’elemento iniziale sembra essere un disordine immunitario, evidenziato dalla presenza di depositi di immunoglobuline e frazioni di complemento nei vasi renali, quando coinvolti.
Le manifestazioni sono:
- Ispessimento cutaneo generalizzato (sclerosi sistemica con sclerodermia diffusa) che può causare interessamento viscerale rapidamente progressivo e spesso fatale,
- Interessamento cutaneo ridotto (spesso limitato al viso e alle dita) e lenta progressione, di solito di svariati decenni, prima che si manifesti un quadro clinico completo di caratteristico coinvolgimento viscerale.
- Sindrome CREST (Calcinosi, fenomeno di Raynaud, Esofagite, Sclerodattilia, Teleangectasie) detta anche sclerodermia cutanea limitata.
- Manifestazioni iniziali più frequenti: fenomeno di Raynaud e rigonfiamento insidioso delle parti distali degli arti, con ispessimento graduale della cute delle dita; frequente anche la poliartralgia; occasionalmente i sintomi iniziali possono essere disturbi GI (p. es., pirosi gastrica, disfagia) o respiratori (dispnea).
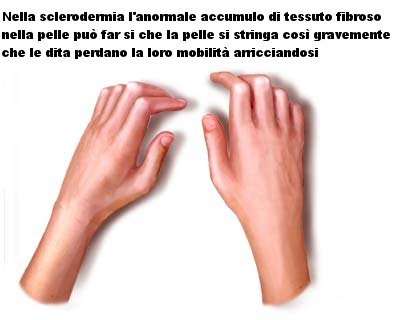
- Cute: ispessimento simmetrico limitato alle dita (sclerodattilia) e ai segmenti distali degli arti superiori o interessante la maggior parte (anche tutto) il corpo.
Progressivamente la cute diventa tesa, lucida e iperpigmentata, volto inespressivo, teleangectasie sulle dita della mano, sul petto, sul viso, sulle labbra e sulla lingua; calcificazioni sottocutanee (calcinosi circoscritta), abitualmente sulla punta delle dita (polpastrelli) e sulle prominenze ossee. - Apparato muscolo-scheletrico: rumori di crepitazione a livello delle articolazioni (particolarmente nel ginocchio), delle guaine tendinee (tendiniti) e delle grandi borse sierose (deposizione di fibrina sulle superfici sinoviali); contratture in flessione delle dita, dei polsi e dei gomiti da fibrosi della membrana sinoviale, delle strutture molli periarticolari e della pelle; ulcere trofiche specialmente sulla punta delle dita, nelle zone soprastanti le articolazioni delle dita o sui noduli calcifici.
- Tratto GI: la disfunzione esofagea è il disturbo GI più frequente, presente nella maggior parte dei casi. La disfagia è inizialmente causata da alterazione della motilità esofagea, ma più tardi può essere dovuta a reflusso gastroesofageo o conseguenti stenosi (comuni il riflusso di acido, per incontinenza dello sfintere esofageo inferiore e l’esofagite peptica con possibile ulcerazione e stenosi. L’ipomotilità del piccolo intestino può essere associata a malassorbimento dovuto all’eccessivo sviluppo di batteri anaerobi intestinali (sindrome da colonizzazione dell’ileo o dell’ansa cieca).
Cisti intestinali (pneumatosi cistoide intestinale) da degenerazione della muscularis mucosae e conseguente penetrazione d’aria nella sottomucosa della parete intestinale. Dilatazioni caratteristiche a forma di sacculi possono svilupparsi nel colon e nell’ileo a causa dell’atrofia della muscolatura liscia di questi segmenti. La cirrosi biliare può essere associata alla sindrome CREST. - Apparato cardiorespiratorio: Precoce alterazione nello scambio dei gas da fibrosi interstiziale polmonare, con grossi tralci fibrosi (con dispnea da sforzo), polmone a favo, bronchiectasie, atelettasie, enfisema, ipoventilazione, pneumotorace recidivante. Compare pleurite essudativa e secca.
Il coinvolgimento polmonare, molto variabile da individuo a individuo, in genere è subdolo. Ipertensione polmonare (da fibrosi interstiziale e peribronchiale o da iperplasia dell’intima delle piccole arterie polmonari – quest’ultima associata alla sindrome CREST).
Frequenti le aritmie cardiache, i disturbi di conduzione e altre anomalie dell’ECG (battiti ectopici ventricolari nel 67% dei casi). L’insufficienza cardiaca può essere in rapporto all’ipertensione polmonare e al cuore polmonare secondario oppure alla sostituzione fibrosa del muscolo cardiaco. L’insufficienza cardiaca tende a cronicizzare e risponde poco al trattamento. - Apparato renale: grave interessamento renale, conseguenza dell’iperplasia dell’intima delle arterie interlobulari e arcuate (insorgenza improvvisa di un’ipertensione grave o maligna rapidamente seguita, se non trattata, da insufficienza renale progressiva e irreversibile, letale in alcuni mesi).
Il decorso variabile e imprevedibile, abitualmente lento.
Segni di interessamento viscerale sono presenti, alla fine, nella maggior parte dei pazienti.
- Prognosi infausta se presenti precoci complicanze cardiache, polmonari o renali.
- La malattia, però, può rimanere circoscritta e non progredire per lunghi periodi di tempo, nei pazienti affetti da sindrome CREST; si sviluppano alla fine sempre altre alterazioni viscerali (ad es., ipertensione polmonare, dovuta all’alterazione vascolare del polmone, una forma particolare di cirrosi biliare), ma il decorso di questa forma di Sclerosi sistemica è spesso benigno.
Clinica e laboratorio.
Collagenopatie miste.
Anticorpi non specifici e tipizzazione HLA sono di grande interesse per la ricerca. FR positivo nel 33% dei pazienti, ANA (pattern antinucleolare) nel 90%, Anticorpo anticentromero presente nel siero di un’alta percentuale di pazienti affetti da sindrome CREST.
- L’Ag anti-SCL-70 (topoisomerasi I) è una proteina legante il DNA sensibile alla nucleasi.
- I pazienti con sclerodermia diffusa hanno con maggiori probabilità anticorpi anti-SCL-70; tali anticorpi anti-SCL-70 sono stati associati alla presenza di patologia vascolare periferica e di fibrosi interstiziale polmonare, ma non hanno valore predittivo rispetto al coinvolgimento cardiaco, renale o alla sopravvivenza.
- Alterazione del normale rapporto tra CD4/CD8 (linfociti helper/suppressor) con aumento dello stesso.
- L’analisi dei vari aplotipi HLA nella sclerodermia ha evidenziato una significativa correlazione solo tra Sclerosi sistemica e l’HLA-DR5 e un’aumentata frequenza di HLA-DR1 in pazienti con sindrome CREST
- La biopsia della cute ispessita dimostra un aumento delle fibre compatte del collageno dermico, l’assottigliamento dell’epidermide e l’atrofia delle appendici dermiche.
- Accumuli di linfociti T di grandezza variabile nel derma e nel sottocute, che può essere anche sede di estesa fibrosi.
- La capillaroscopia e videomicroscopia periungueale computerizzata mostrano alterazioni caratteristiche che configurano il quadro detto “scleroderma pattern”, con i segni di “capillari a cespuglio”, “aneurismi a cappello”
- fluorangiografia periungueale.
Le stenosi esofagee possono richiedere una dilatazione periodica; si è avuto successo nella correzione del riflusso gastroesofageo con interventi di gastroplastica.
Quando il trattamento non è in grado di prevenire una malattia renale all’ultimo stadio, si può ricorrere a un trapianto e alla dialisi, anche se la mortalità rimane alta.
Dieta libera, facilmente deglutibile e semiliquida nelle fasi avanzate, quando i movimenti delle labbra diventano sempre più difficili.
La fisioterapia può essere utile per conservare il tono muscolare, ma è inefficace nella prevenzione delle contratture.
Non esistono farmaci capaci di influenzare in modo significativo la storia naturale della sclerosi sistemica, benché diversi preparati possano essere utilizzati nel trattamento di sintomi specifici o di patologie d’organo.
- Nella fase di attacco si utilizzano cortisonici ad alte dosi (prednisone 40-60 mg/die)
- La somministrazione prolungata (> 1,5 anni) di penicillamina (0,5-1 g/die) può portare alla riduzione dell’ispessimento cutaneo e della quota di nuove complicanze viscerali. Il farmaco è abitualmente iniziato alla dose di 250 mg/die e aumentato per migliorare la tolleranza a intervalli di vari mesi.
- La nifedipina alla dose di 20 mg tid o come tollerata può migliorare il fenomeno di Raynaud.
- L’esofagite da riflusso migliora con pasti frequenti e piccoli, con gli inibitori della pompa protonica con gli antiacidi e gli H2 antagonisti e facendo dormire il paziente con la testa del letto sollevata.
- La tetraciclina a dosi di 1 g/die PO e/o altri antibiotici a largo spettro sopprimono l’aumentata proliferazione della flora intestinale e possono migliorare i sintomi di malassorbimento, causati dalla colonizzazione batterica delle anse intestinali dilatate.
L’esofago di Barrett si manifesta in un terzo dei pazienti con sclerodermia, che hanno un aumentato rischio di complicanze (stenosi esofagee, adenocarcinoma esofageo). Morte improvvisa da aritmie ventricolari.
Fonte articolo
http://www.dottorgiuseppedeigiudici.net/node/189